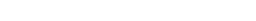参考症例
Cases2021.11.30(火)
医療従事者向けの投稿になります。
診査を行う上で、画像診断(レントゲンやCBCT)から得られる情報も非常に有益であることを否定する要因はありません。
当院でも受診を希望される方から問い合わせの段階にて「CTは撮影してくれるのか?」という質問をいただくことがあります。
総合的に考えて、診査に必要な場合に追加して撮影を行わせて頂きます。CTを撮影することにより全てが分かると想像される患者さんもいらっしゃるようですが、放射線被爆とそれよりも得られる情報が患者さんに有益な場合に撮影を検討いたします。
根尖性歯周炎の診断の一例を載せさせて頂きます。
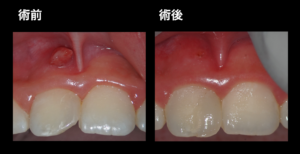
患者さんの主訴は『前歯の歯肉が腫れた』
口腔内写真からも確認できるように上顎右側切歯根尖部の歯肉腫脹になります。
デンタルでは該当部する部分の根尖に透過像を確認できます。また他隣在歯の根尖にも大きさは違えど、透過像を確認しました。
CBCT撮影を行った場合にこれらはより明確な所見として情報を得られる形になったと思います。
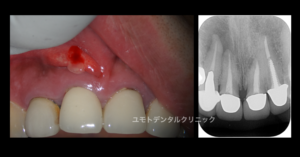
他診査も行った後にガッタパーチャポイントを瘻孔から挿入し、さらなるデンタルを撮影しました。
その際 得られた所見はこのようなものでした
挿入したガッタパーチャポイント先端は反対側の左上2番根尖に到達していました。
この際現状の患者さんの主訴である歯肉が腫れたことを治す場合に優先して行うことは まず『原因となっている状態の解決』になります。
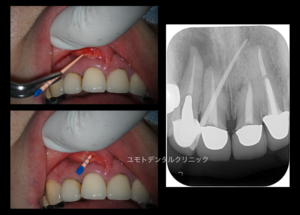
以下が左上2番の治療後になります
当然 医学的に他歯の治療の必要性がありますが、主訴の解決に患者さんはホッとされておりました。
根尖性歯周炎の治療法の一つに抜歯という選択肢がありますが、結果としてこの腫脹は右上1番や2番の抜歯を行っても腫脹の解決には至らなかったと判断します。
ガッタパーチャポイントを挿入してのレントゲン検査は大きな手間がかからない検査方法になりますが、患歯の同定のため可能な限り行う必要性を感じます。
また 大切な患者さんのために当院が行えることがございましたら、ご連絡いただければ幸いです。
2021.02.19(金)
医療従事者向けの投稿になります。
患者さんは歯肉腫脹が出て根管治療で通院されていました。
改善がなく、患者さんより当院に連絡をいただき診させていただきました。
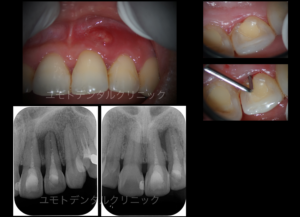
当院初診時にも左上1番2番間の歯肉腫脹が確認され、デンタルでは該当部位周辺に透過像を確認しました。
問診時に患者さんからうかがう限りでは
『原因が分からないが(左上2番が)悪くなっているので根管治療をする』とのことで治療介入だったとのことでした。
通院を始めて数ヶ月後に『ウミが大きくなっているので左上1番からもこれを悪くしているかもしれないからこちらも根管治療をする』
という経緯だったそうです。
深在性のう蝕の治療歴や、患者さんも記憶に残るような外傷もありませんでした。
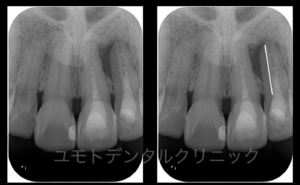
診査を進めていく中での異常所見としては左上2番口蓋側の歯周ポケットが11mmの所見が見られ、その部位には拡大視野下で歯周疾患分野で関わり合いがある舌面溝(口蓋溝)の存在を疑う形態を示していました。またレントゲンでもその存在が疑われる状態(上記仮想線 参照)でした。
その後のCT撮影にてその存在と上行性の感染の可能性が高いと判断し、患者さんと治療計画を相談させていただきました。限局性の深いポケットがある場合に歯根破折が生じている可能性もある旨をご理解していただいております。

根管治療途中であった両歯の根管治療完了させ、左上2番を抜歯し口腔外で歯根口蓋側に根尖付近まで発達する舌面溝を確認しました。
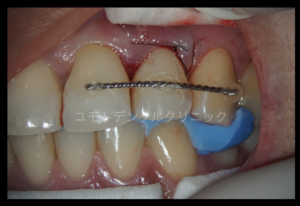
必要な処置を行い、再植 固定を行いました。
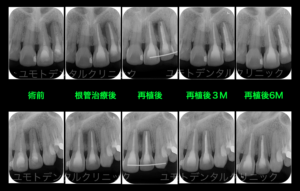
現在歯周ポケットも消失(正常な2mm)し、透過像の縮小傾向を確認できるようになりました。治癒の過程から本症例はプライマリーぺリオでの根尖性歯周炎と考えております。
様々な治療法が考えられると思いますが、良好な経過を確認でき患者さんにも喜んでいただきました。
先生方の大切な患者さんのために当院に行えることがございましたらなんなりとご連絡ください。
2021.02.13(土)
医療従事者向けの投稿になります。
当院では依頼があった場合に根管治療を前提とした自家歯牙移植を行っております。
抜歯をしたが、やはり自分の歯でいたい という考えは我々歯科医師が考えるよりも患者さんは強く望んでいることを患者さんと相談させていただくと実感いたします。
自家歯牙移植においては
1)移植がかなう歯があり、移植をしても口腔内での機能的に影響がないないしは影響が少ないもの(多くの場合は智歯ないしは歯列から大きく逸脱している歯牙)がある
2)受容側(抜歯した側)に移植にかなう条件がある
3)外科的処置であること(全身疾患の問題などで治療自体がかなわない場合もある)
4)移植する歯が根完成歯の場合、血行再建が生じにくいため移植後根管治療を必要とすることが多い
5)咬合関係を確立させるため、破折の防止のため根管治療後に補綴処置を必要とする
また治療の全体像として見落としがちな部分としては『歯を失った理由の改善を行う』必要があります。
う蝕や歯周疾患が原因で抜歯した場合においては口腔内環境の改善や改善後の維持をかかりつけの先生方の協力を含めしっかり行なっていかないと自家歯牙移植自体がネガティブイメージになってしまうこともあります。
せっかく条件があるのであれば、またその患者さんが笑顔で過ごしていただく選択肢の一つとして自家歯牙移植は患者さんの希望にかなう場合があります。
本ケースは左上6番部に欠損(歯根破折)があり、後方の左上8番が存在して対合歯とは機能していませんでした。
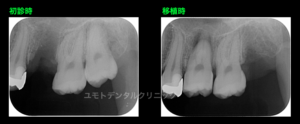
CT撮影にて術前に作製したレプリカを術中に使用し、隣在歯との並行性の確認や歯列上の位置を考慮してソケットを形成し、移植を行いました。近遠心径は左上5番7番間よりも大きかったため口腔外で削合して移植しています。
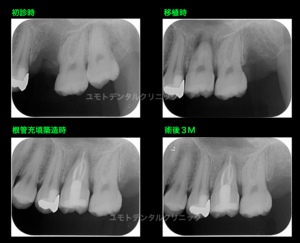
治療後の経過でも歯根周囲に歯槽骨見られるようになってきています。
臨床的には術後1ヶ月から2か月程度である程度のものが咬合できる状態になったと患者さんの感想をいただきます。
今後かかりつけの歯科医院にて補綴処置をしていただきます。
2021.02.13(土)
医療従事者向けの投稿になります
歯の萌出後歯根形成時期ににう蝕や外傷などにより、歯髄に感染が生じた場合に歯根形成は完了せず、根未完成状態に陥ります。
根未完成歯の治療はアペキソゲネーシス、アペキシフィケーション、リバスクラリゼーションがあり、どの治療が可能であるかは1)術前診査 2)術中確認 3)術後確認 と多岐にわたりますので初診の診査時にしっかりお話しをさせていただきます。
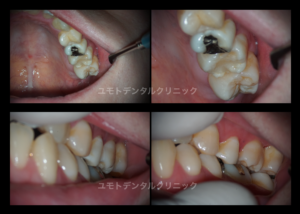
本症例は若年者の患者さんんで、過去に深在性う蝕の治療歴がありました。
当院初診時の術前診査では唇側根尖相当部歯肉にフィステル(サイナストラクト)が存在していました。
バイタルは温度刺激、歯髄電気診共に反応を示さず、打診痛と触診痛を確認しました。
術中確認では 歯髄腔内は血行はなく、歯髄壊死から壊疽の状態を呈していました
アペキソゲネーシスはかないませんでしたが、リバスクラリゼーションを目的に1回目の治療を完了しました。
翌回にはフィステルも消失傾向を示していたので、リバスクラリゼーションを完了いたしました。
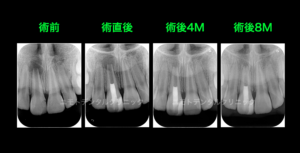
現時点の予後確認では根尖透過像の消失傾向と歯根の伸長と根管壁の厚みの増加、根尖の閉鎖傾向を確認できます。
根未完成歯は生存率が根完成歯よりも低いです。永く機能してくれるように根未完成歯の治療が広く認知されることを願います。
2021.02.12(金)
医療従事者向けの投稿になります
根管充填材の終末位置はさまざまな統計、研究からも根管内(レントゲン的根尖より2mm以内)にあり、緊密であることが望ましいと言われています。
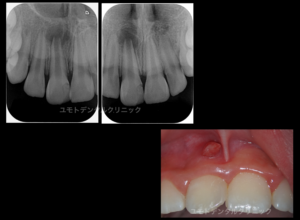
本ケースは通常よりも根管充填がオーバーで、かかりつけ医の先生から「通常はこんなに出ていない」ということで相談のため来院されました。
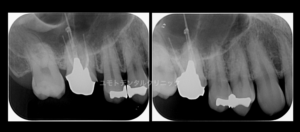
臨床診査においても炎症の所見も臨床症状もありませんでした。
根管充填がオーバーであっても全てのケースが(将来的な)失敗になるわけではありません。特にこのような炎症所見も症状もない場合、患者さんに『歯科医師が考える一般的な状態』の説明を含め、治療の介入を行うかよく相談をさせていただきます。
相談の中で患者さんからは「かかりつけの先生の(上記の)通常はこんなに出ていないという言葉が気になって」という不安があり、最終的に治療介入をさせていただきました。
本症例は『患者さんの不安解消とオーバー根充の改善』を目的に治療をさせていただきました。
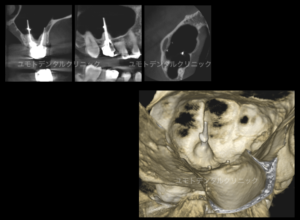
再根管治療では良好な結果が得られないことや(全ての根尖が上顎洞内にあることから)アピコエクトミー(歯根端切除術)では対応できないことから意図的再植術を行わせていただきました。
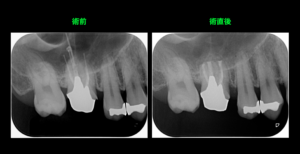
意図的再植術には術中の歯根破折のリスク、術後感染などにより生着不良のリスクがあります。大切な患者さんの大事な歯ですので細かい配慮が必要です。
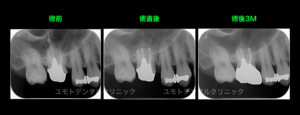
良好な予後を確認でき、その後かかりつけの先生にて補綴処置をしていただきました。